ロコモティブシンドロームと体の動きの衰え
ロコモティブシンドロームとは
ロコモティブシンドローム(運動器症候群)は、「運動器の障害のために、移動機能の低下をきたした状態」とされています*1,2 。
運動に関わる器官、すなわち運動器には、骨、関節、筋肉、神経などがあります。脳からの「動け」という指令(信号)は、脊髄、末梢神経を介して筋肉に伝わり、筋肉を収縮させることで、骨や関節が動き、運動が可能となります。体を自由に動かすことができるのは、これらの器官がうまく連携して働くからです。しかし運動器のいずれか、あるいは複数に障害が起きると、対応する動作が障害されます。特に、立つ・歩くなど、移動に関する動作が障害された場合、自立度が低下し、要介護となる危険性が高くなります。
ロコモティブシンドロームは、突然なるものではありません。若い頃からの生活習慣の積み重ねが影響するものです。ロコモティブシンドロームにならず、健康で不自由のない生活を送るためには日頃の取り組みが大切です。
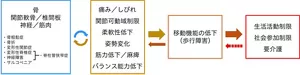
図1 ロコモティブシンドロームの概念図
日本整形外科学会, ロコモティブシンドローム予防啓発公式サイトより
加齢による体の動きの衰え
加齢に伴い、体の動きは徐々に衰えていきます。体力・運動能力の調査結果から、一般的傾向として、ほとんどの項目の記録は、男子が女子を上回ったまま成長とともに向上を示し、女子が中学生年代でピークレベルに達するのに対して男子では高校生年代でピークレベルに達します。なお、ほとんどの項目において男女ともに記録はピーク以後加齢に伴い直線的に低下しますが、低下の程度はテスト項目によって大きく異なります*3 。ここでは「行動を起こし、持続する能力」である筋力・筋持久力と、「行動を調節する能力(運動の目的に合わせて体の動きを調節する能力)」である柔軟性・敏捷性について加齢による変化を示します*4 。
筋力・筋持久力の指標である上体起こしは、男女とも10代後半でピークを迎え、20歳以降は加齢に伴い低下します(図2)。柔軟性の指標である長座体前屈、敏捷性の指標である反復横とびも、10代後半をピークに加齢に伴い低下しますが、低下の程度はそれぞれ異なります(図3、図4)。敏捷性の測定方法として立位ステップ(Ten step test)を用い、対象年齢を20~99歳とした別の調査では、50歳以降で急激に低下することが報告されています*5 。
敏捷性は、体や足を素早く正確に動かす能力であり、筋力・筋持久力と比べて神経機能の関与が大きいとされています*4 。50歳以降からの敏捷性の低下には、神経機能の低下の影響が推察されます。
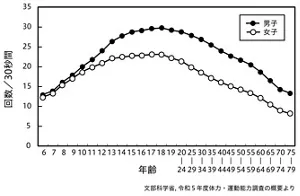
図2 加齢に伴う上体起こしの変化
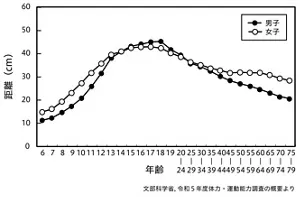
図3 加齢に伴う長座体前屈の変化
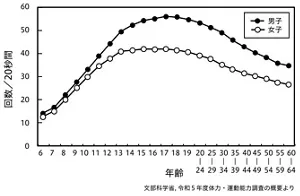
図4 加齢に伴う反復横とびの変化
加齢による筋肉と運動ユニットの変化
筋力を発揮するためには筋肉が必要です。全身の骨格筋の筋肉量は、加齢に伴い、緩やかに減少することが報告されています*6 。
更に、高齢者を主な対象とした調査において、握力と前腕筋量、下肢伸展筋力と下肢筋量を測定したところ、筋力、筋肉量とも50代から60代を境に低下する傾向が観察されました。ただし、筋力と筋肉量の低下には差異があり、80歳以上の高齢者の筋力は、若年者の半分程度まで低下していました。一方、筋肉量の低下は30%程度にとどまりました*7 。阿久根らは、筋力の低下を筋肉量の減少のみで説明することはできないとし、高齢者における筋力低下の要因として、運動ユニットの減少を考察しています*7 。
運動ユニットについて以下説明します。脳からの「動け」という指令(信号)は、運動神経を介して筋肉に伝わり、その結果、筋肉が収縮して体が動きます。運動神経の末端(運動神経終末)は、筋肉を構成する筋線維の一本一本につながっています(図5)。そして、この筋線維、一本一本に運動神経からの信号が届きます。1つの運動神経に支配される筋線維群を、運動ユニット(motor unit)と呼びます。また、運動神経と筋線維がつながっている部分を、神経筋接合部(neuromuscular junction)と呼びます。
運動ユニット数は、50代、60代以降は直線的に減少していくことが報告されています*8 。運動ユニット数の減少は、運動神経と筋肉のつながりが弱まり、脳からの指令(信号)が伝わりづらくなる一要因であることを意味します。多くの研究結果から、加齢により筋線維の神経支配がはずれ(脱神経)、不活性となった筋線維が委縮し、筋肉量が減少するモデルが提示されています*9 。
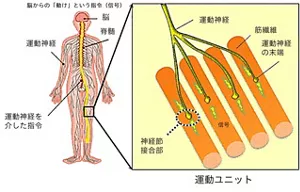
図5 脳からの指令(信号)が運動神経を介して筋線維に伝わるしくみ
引用文献
-
* 1 Nakamura K, J Orthop Sci, 13, 1-2, 2008
-
* 2 日本整形外科学会, ロコモティブシンドローム予防啓発公式サイト
https://locomo-joa.jp/ -
* 3 文部科学省、令和5年度体力・運動能力調査の概要
https://www.mext.go.jp/sports/content/241003-spt_kensport01-000038306_1.pdf -
* 4 加藤知己, 実践に生かすスポーツ教養 第2版, 東京電機大学出版局
-
* 5 宮本謙三ら, 理学療法学, 35(2), 35-41, 2008
-
* 6 Kim J, et al., Am J Clin Nutr, 84(5), 1014-1020, 2006
-
* 7 阿久根徹ら, 厚生労働科学研究費補助金(長寿科学総合研究事業) 平成24年度分担研究報告書, 201217001A
https://mhlw-grants.niph.go.jp/system/files/2012/123011/201217001A/201217001A0001.pdf -
* 8 Faulkner JA, et al., Clin Exp Pharmacol Physiol, 34(11), 1091-1096, 2007
-
* 9 森秀一ら, 医学のあゆみ, 244(8), 696-703, 2013
