- 花王健康科学研究会
- Kaoヘルスケアレポート
- 男性の更年期との向き合い方
研究・健康レポート2
男性の更年期との向き合い方
「更年期障害」は女性特有の症状と捉えられがちでしたが、男性も更年期にはさまざまな心身の不調が起こります。男性の更年期障害の症状や、不調が現れるタイミングや理由、セルフチェックの方法、男性の更年期に対処する方法などについて、長年にわたり研究と診療に取り組む辻󠄀村晃氏に教えていただきました。
辻󠄀村 晃 Tsujimura Akira
男性の更年期障害とは
男性の更年期障害については、2000年頃からマスコミで取り上げられたことなどをきっかけに、一般に知られるようになりました。それ以降、徐々に注目されるようになってきましたが、女性の更年期障害に比べると認知度が低いのが現状です。
女性の更年期障害は、女性ホルモンのエストロゲン減少が原因となります。一方、男性の更年期障害は、男性ホルモンのテストステロンの減少によって起こり、医学的には加齢男性性腺機能低下症候群(Late Onset Hypogonadism)、略してLOH症候群と呼ばれます。テストステロンは主に睾丸(精巣)から分泌され、生殖器や筋肉、肝臓、腎臓、骨、中枢などに作用します。このためテストステロンの分泌が低下すると、さまざまな症状を引き起こします。
男性の更年期症状には、精神症状と身体症状と性機能症状の三大症状があります。精神症状としては、不安やうつなど気分の落ち込みや、イライラするなど、メンタルが安定しない状態があります。また眠りが浅い、思うように眠れない、集中力がなくなるといった状態がみられることもあります。身体症状としては、疲れ、ほてりや発汗、肥満などがあります。また動脈硬化やメタボリック症候群のリスク上昇、骨密度の低下などがあります。性機能症状としては、ED(勃起不全・勃起障害)、性欲低下、射精障害などがあります。精神症状と身体症状については女性の更年期症状とほぼ同じですが、性機能症状は男性に特有の症状です。
また、更年期症状が現れる年齢も、女性とは異なります。女性の更年期は、一般的に閉経によりエストロゲンが急激に減る50歳前後を指します。一方男性の場合は、テストステロンは20〜30歳をピークに徐々に下がるため、女性の閉経のように一気に変化することはありません(図1)。このため、男性は30歳代や40歳代、あるいは70歳代でも更年期と思われる症状で受診される方がいて、年齢の幅が広いのが特徴です。
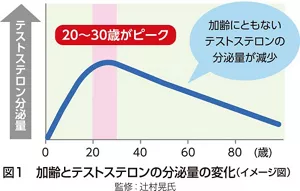
男性の更年期症状の原因と診断方法
テストステロンは年齢とともに低下しますが、仕事のストレスや人間関係のもつれといった心理的ダメージによっても一気に下がることが知られています。したがって、年齢に加えて社会的なストレスも、男性の更年期障害の要因になります。男性の更年期症状は幅広い年齢に現れますが、中心となるのは40歳代からで、最も多いのは50歳代です。厚生労働省が2022年に発表した「更年期症状・障害に関する意識調査*1 」においても、男性で更年期障害の可能性があると考えている人の割合は、50歳代が一番多いという結果が出ています。この背景には、男性の場合は50歳くらいから仕事や家庭において精神的なストレスが増えることが関係しているのでしょう。
男性更年期障害の診断は、血液検査でテストステロン値を測定して行います。日本泌尿器科学会と日本メンズヘルス医学会が編集した「LOH症候群 診療の手引き*2 」では、治療介入を行う基準値について、血中の総テストステロン値 250 ng/dL未満、または遊離テストステロン値*3 7.5 pg/mL未満としています。ただし、テストステロンの数値が正常でも症状が強く出る方もいますし、数値が低くても問題を感じない方もいます。「LOH症候群 診療の手引き」においても、測定値に関わらず臨床症状と合わせた総合的判断の重要性が記されています。
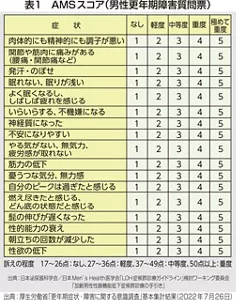
「LOH症候群 診療の手引き」には、セルフチェック方法も掲載されています。17項目の質問に対して症状の程度によって点数をつけるもの(表1)で、私の病院を受診される患者さんにも「このセルフチェックで点数が高いから受診した」という方が多くいらっしゃいます。セルフチェックで27点以上になった場合は、医療機関への受診をおすすめします。
本人ではなく、周囲の方が症状に気づく場合もあるでしょう。職場の場合は、仕事の効率が落ちるといった状況の背景にメンタル面も含めた更年期障害が隠れている場合もありますので、周囲の方はまず産業医に相談する道を示してあげることをおすすめします。ご家族が体調やメンタルの変化に気づいた場合は、一緒に病院に行かれてはいかがでしょうか。私の病院でも、ご主人のメンタル面に変化が見られたからと、一緒に受診されるご夫婦がいらっしゃいます。
更年期症状に上手に対処するには
男性の更年期障害の治療としては、テストステロン補充療法と生活改善を並行して行います。
テストステロン補充療法には経口剤、注射、塗り薬や湿布などの皮膚吸収剤がありますが、日本で保険適用が認められているのは注射のみです。テストステロンの注射は、2〜4週間に1回の頻度で定期的に病院に出向く必要があり、患者さんにとってはハードルが高い治療法です。海外では飲み薬や塗り薬など、自宅で手軽にできるテストステロン補充療法が普及しています。また日本でも女性の更年期障害に対しては、飲み薬や塗り薬などによるホルモン補充療法が保険適用になっています。こうした状況と比較すると、日本の男性のホルモン補充療法は非常に遅れており、状況の改善が望まれます。
生活改善としては、適度な運動を定期的に行うこと、十分に睡眠をとること、バランスの良い食事をとることが重要です。一時期、テストステロンを増やすアリシンを含む食べ物として玉ねぎやニラが注目されましたが、そうしたものばかり食べ続けるのは無理ですので、バランスの良い食事を心がけていただければと思います。また興味深い研究として、応援しているスポーツチームが勝つとテストステロン値が上がることが報告されています*4 。趣味をもったり、友人と遊びに出かけたり、好きなことや関心のあることを楽しむことも、テストステロンを増やすことにつながるのです。
健康づくりに大切なのは、睡眠、運動、食事の三本柱です。保健師や栄養士といった人々の健康づくりを支える専門職の方には、人々がこの三本柱を確立することができるよう、サポートしていただければと思います。
-
* 1 https://www.mhlw.go.jp/content/000969166.pdf
-
* 2 https://www.urol.or.jp/lib/files/other/guideline/44_loh.pdf
-
* 3 遊離テストステロンとは、精巣で産生されるテストステロンのうち、血液中で活性を発揮するテストステロンを指す。
-
* 4 Bernhardt PC. et al. Physiol Behav. 65(1), 59, 1998.
- 花王健康科学研究会
- Kaoヘルスケアレポート
- 男性の更年期との向き合い方

